この記事は、横浜市立大学附属病院 臨床検査部 部長・准教授の山崎悦子先生に寄稿していただきました。
検査値を読む
正常値って何ですか?
「あなたは正常ですか?」と聞かれて「もちろん正常です!」と胸を張ってこたえられる方は、いったいどのくらいいらっしゃるでしょうか? 「正常」を広辞苑でひくと、「他と変わったところがなく普通であること。なみ。あたりまえ。⇔異常。」と書かれています。つまり、正常の明確な定義はなく、強いて言えば「異常ではないこと」をもって正常と言っているのです。では、みなさんがよく病院などで聞く「良かったですね、正常値ですよ!」という言葉の「正常値」とは、何を意味しているのでしょうか?
⇒ ズバリ、病院等で言われる「正常値」とは、「基準範囲内」ということです。
ついでに、「基準」も広辞苑で調べてみましょう。「ものごとの基礎となる標準。比較して考えるためのよりどころ。」と定義されています。「基準値」は健康な人がとり得る検査値で、検査成績を臨床的に解釈する際の基本的尺度になります。一般的な基準値の概念は、健康な人の集団を対象としており、検査値が健康な人のとり得る値のどのあたりに位置するかの判断に用います。均質的な健康な人の測定値はほぼ一定した分布を示し、この分布の中央の95%を含む範囲を基準範囲といいます。従って、健康な人であっても全体の5%は基準範囲から外れることになります(基準範囲上限、下限をそれぞれ2.5%ずつが越える)。つまり、基準範囲を越えたから異常(病気)、基準範囲内だから正常(健康)という意味ではないのです。
検査結果のどこに注目したら良いのでしょうか?
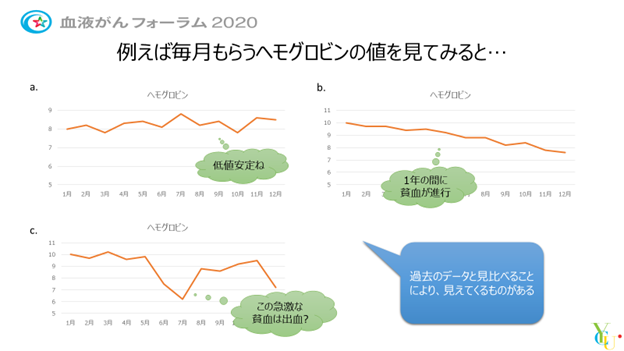
血液腫瘍を含め何らかの病気を持った方が、採血結果を主治医からもらったときに注目すべきは、基準範囲内なのか、外れているか、ではなく、自分の過去の結果と比べてどうか、です。例えば、ヘモグロビン(Hb)の値をみてみましょう。毎月ピッタリ同じ値、という方はあまりいらっしゃらないでしょう。ある程度の幅の中で推移している(A)のような場合、貧血はあるけれど進行性ではなく、病状とし悪化しているとは言えないと言えるでしょう。一方、多少の上下はあれ、数か月単位でみていくと徐々にHbが下がっている(B)のような場合、たとえ、今回の結果がそこまで基準範囲から大きく外れていなくても、このままではどんどん悪化する可能性大だ、早晩輸血が必要になるかもしれない、ということになります。また、それまで安定していたのに、ある月を境に突然Hbが低下し、一旦は戻るけどまた低下してしまった(C)の場合は、低下したときに出血や溶血発作などの可能性がある、ということになります。つまり、(B)や(C)の場合、病気の状態を精密に検査することが必要ということを意味します。
このようなことは、1ポイントの検査結果をみただけではわかりません。是非、過去のデータとの見比べをしてください。
一般的に行われる基本的検査
1. 尿検査
尿検査では、試験紙法により尿中の糖、蛋白、潜血、ケトン体などの有無(-~4+)をみています。血液腫瘍に対して良く用いられる薬剤の一つである副腎皮質ホルモン(プレドニンなど)は、その副作用として血糖上昇をきたすことがあります。一般に血糖が180㎎/dLを越えると尿糖が陽性になると言われています。尿蛋白や尿潜血が陽性の場合などには、尿沈渣(尿を遠心して沈殿した固形成分を顕微鏡で調べる)を行い、どのような細胞が尿中に排出されているかによって腎臓の中で障害されている部位や程度を推定することもできます。
2. 末梢血検査
白血球や赤血球、血小板の数や細胞形態をみる検査です。白血球は身体防御のための細胞であり、細菌感染や炎症などがあると増加します。また、白血球数は個人差も大きく、ちょっとしたことで変動することも特徴です。また、病態把握のためには、白血球総数のみではなく、白血球分画の確認が重要となります。特に、血液がんを有する方は白血球分画(分類)をみるようにしましょう。末梢血に正常にみられるのは、好中球(分葉核球、桿状核球)、リンパ球、単球、好酸球、好塩基球です。芽球、前骨髄球、骨髄球、興骨髄球、異常リンパ球などが出ていたら精密な検査が必要です。赤血球は全身に酸素を運ぶ作用があります。男性の方が女性に比較して数が多く、性差がある代表的な検査項目です。一般的に貧血かどうかは赤血球数ではなくヘモグロビン(Hb)で判断しています。Hbとは、赤血球に含まれる蛋白質(色素)で、治療効果や副作用の指標となることもあるので、経時的な確認をしましょう。血小板は、止血が主な機能です。こちらも病態や副作用の指標となることもあるので経時的にみることが大事です。
3. 生化学検査
生体内にある蛋白質、電解質、酵素、糖などの化学物質を調べる検査です。調べたい臓器によって検査項目が変わり、これらの検査を組み合わせることにより病気の診断、治療効果判定に役立てています。
1) 栄養指標:総蛋白(TP)やアルブミン(alb)など体内のタンパク質量は栄養状態の指標となります。通常総蛋白の増減は、血清タンパクの大部分を占めるアルブミンとγグロブリンの変化を反映しています。総蛋白の増加は多くの場合、γグロブリンの増加を、総蛋白の低下は多くの場合アルブミンの低下を反映し、アルブミンの低下は、栄養不良、肝合成能の低下、体外への喪失、代謝亢進により起こります。
2) 糖代謝:血糖(glu)は、血液中の「ブドウ糖(D-グルコース)」を測定します。主に血糖検査は糖尿病の診断において最も重要な検査項目の一つですが、血液腫瘍に対して頻用されるステロイド製剤(プレドニンなど)の重要な副作用として高血糖があります。食事の影響を受けるため、空腹時採血(食後10~12時間)が基本となります。ヘモグロビンA1cは、ヘモグロビンと糖が結合したもので、過去1~3ヶ月程度の血糖平均値の指標となります。溶血など赤血球が壊される状態があると実際より低くなるので注意が必要です。糖尿病と診断されるのは、随時血糖値 200mg/dL以上かつヘモグロビンA1cが6.5%以上の場合です。
3) 脂質代謝:脂質異常症は心筋梗塞や脳梗塞といった心血管疾患の最大の危険因子です。「総コレステロール(TC)」、「HDL-コレステロール(HDL‐C)」、「LDL-コレステロール(LDL-C)」、「中性脂肪(TG)」が、基本の項目です。肝臓から血管へコレステロールを運んで動脈硬化をもたらすLDL-Cは悪玉コレステロール、血管から肝臓へコレステロールを回収して動脈硬化を予防するHDL-Cは善玉コレステロールとよく呼ばれています。脂質検査は食事の影響を受けるため空腹時採血(食後10~12時間以上)が基本で、基準範囲も空腹時採血の基準となっています。TGやLDL-Cは加齢とともに増加し、特に女性では更年期を境にLDL-Cが急速に増加する傾向があります。HDL-Cは、喫煙や肥満、糖尿病、肝硬変が原因で低下することがあります。
4) 肝機能:肝臓は薬剤の副作用が最も出やすい臓器の一つです。肝細胞が壊れると出てくる逸脱酵素である「AST(GOT)」や「ALT(GPT)」、肝臓および胆道系の酵素である「ALP」や「γ-GTP」、生体色素である「ビリルビン(これが高くなると黄疸と呼ばれます)」などを検査します。基本的に肝機能が悪くなるとどの項目も増加します。
5) 腎機能:腎臓も薬剤の副作用が出やすく、薬剤選択や投与量設定の指標となる臓器の一つです。項目としては、「クレアチニン(Cr)」や「BUN」をみます。これらは、腎機能が悪くなると、上昇します。Cr値と年齢から計算された「eGFR(推定糸球体濾過量)」は腎機能を端的にみることができるとされ、最近は患者さんがもらう検査結果に一緒に印字されていることも多くなってきました。eGFRは腎機能が悪くなると低下します。
→検査値のミカタ2(近日公開予定)
血液がんフォーラム2020で山崎悦子先生にご講演いただいた「検査値のミカタ 血液検査結果ってどうみたらいいの?」の動画はこちらでご覧いただけます。
【血液がんフォーラム2020】検査値のミカタ
